
กลุ่มอาการชีแฮน หรือ ชีแฮน ซินโดรม (Sheehan’s Syndrome) เป็นภาวะที่ส่งผลกระทบต่อผู้หญิงที่สูญเสียเลือดในปริมาณมากจากการคลอดบุตรซึ่งที่เป็นอันตรายถึงชีวิต หรือผู้ที่มีความดันโลหิตต่ำอย่างรุนแรงในระหว่างหรือหลังจากการคลอดบุตร ซึ่งอาจทำให้ร่างกายขาดออกซิเจน การขาดออกซิเจนจะทำให้เกิดความเสียหายต่อต่อมใต้สมองที่เรียกว่า กลุ่มอาการชีแฮน
ชีแฮน ซินโดรม ทำให้ต่อมใต้สมองสร้างฮอร์โมนจากต่อมใต้สมองไม่เพียงพอต่อความต้องการของร่างกาย (hypopituitarism) เรียกอีกอย่างหนึ่งว่า postpartum hypopituitarism จะพบกลุ่มอาการของชีแฮนได้น้อยในประเทศอุตสาหกรรมส่วนใหญ่ เนื่องจากผู้หญิงเหล่านั้นได้รับการดูแลในระหว่างการตั้งครรภ์และคลอดบุตรดีกว่าในประเทศกำลังพัฒนา
การรักษา ชีแฮน ซินโดรม เป็นการรักษาด้วยการใช้ฮอร์โมนทดแทนตลอดชีวิต
อาการชีแฮน ซินโดรม
สัญญานและอาการของโรค ชีแฮน ซินโดรม จะปรากฏขึ้นอย่างช้าๆ โดยใช้เวลาหลายเดือนหรือหลายปี แต่บางครั้งก็เกิดแสดงอาการของโรคขึ้นอย่างทันทีทันใด เช่น ไม่สามารถให้น้ำนมบุตรได้
สัญญานและอาการของโรคกลุ่มอาการ Sheehan’s syndrome เกิดขึ้นเนื่องจากต่อมใต้สมองสร้างฮอร์โมนน้อยเกินไป ซึ่งอาจมีอาการดังนี้
-
มีปัญหาในการให้นมบุตร หรือ ไม่สามารถให้นมบุตร(ไม่มีน้ำนม?)
-
ประจำเดือนขาด หรือประจำเดือนมาไม่บ่อย
-
ขนที่หัวหน่าวไม่งอกขึ้นมาใหม่หลังจากการโกน
-
มีการทำงานของจิตใจที่ช้าลง น้ำหนักตัวเพิ่มขึ้น ขี้หนาว ซึ่งเป็นผลมาจากต่อมไทรอยด์ที่ไม่ทำงาน (hypothyroidism)
-
น้ำตาลในเลือดต่ำ
-
เมื่อยล้า
-
หน้าอกคล้อย(หย่อนยาน)
คาดว่าอาการ Sheehan’s syndrome ในผู้หญิงหลายคนมักเกิดจากสิ่งอื่น เช่น คุณแม่มือใหม่มักเกิดความเมื่อยล้าขึ้น ผู้ที่มีอาการนี้อาจไม่ทราบว่าเป็น Sheehan’s syndrome จนกว่าจะเข้ารับการรักษาต่อมไทรอยด์หรือความผิดปกติของต่อมหมวกไต
นอกจากนี้ยังมีความเป็นไปได้ว่าจะมีภาวะของ Sheehan’s syndrome โดยที่ไม่มีการแสดงอาการให้เห็น ซึ่งจะขึ้อยู่กับว่าต่อใต้สมองเสียหายมากน้อยเพียงใด ผู้หญิงบางคนใช้ชีวิตอยู่อย่างปกติได้นานเป็นปีโดยที่ไม่รู้ว่าต่อมใต้สมองทำงานผิดปกติไปจากเดิม ภาวะความเครียดอย่างหนักของร่างกาย เช่น การติดเชื้ออย่างรุนแรง หรือการผ่าตัด ทำให้เกิดวิกฤตต่อมหมวกไตซึ่งเป็นภาวะร้ายแรงที่ทำให้ต่อมหมวกไตสร้างฮอร์โมนคอร์ติซอลออกมาน้อยเกินไป
สาเหตุซีแฮน ซินโดรม
Sheehan’s syndrome เกิดจากการสูญเสียเลือดอย่างรุนแรงหรือความดันโลหิตต่ำมากในระหว่างหรือหลังการคลอดบุตร ปัจจัยเหล่านี้สามารถทำลายต่อมใต้สมองได้มากขึ้นในระหว่างตั้งครรภ์ โดยเฉพาะอย่างยิ่งซึ่งจะทำลายเนื้อเยื่อที่สร้างฮอร์โมนทำให้เพื่อให้ต่อมใต้สมองไม่สามารถทำงานได้ตามปกติ
ฮอร์โมนจากต่อมใต้สมองทำหน้าที่ควบคุมระบบต่อมไร้ท่อที่ส่งสัญญาณให้ต่อมอื่นสร้างฮอร์โมนเพิ่มขึ้น หรือลดการผลิตฮอร์โมนที่ควบคุมกระบวนการเมทาบอลิซึมของร่างกาย เช่น การสมบูรร์ของร่างกาย ความดันโลหิต การผลิตน้ำนม และกระบวนการสำคัญอื่น ๆ อีกมากมาย การขาดฮอร์โมนเหล่านี้จะทำให้เกิดปัญหาได้ทั่วร่างกาย
ฮอร์โมนจากต่อมใต้สมองส่วนหน้า ได้แก่
-
Growth hormone (GH) โกรท ฮอร์โมน เป็นฮอร์โมนที่ควบคุมการเจริญเติบโตของล้ามเนื้อและกระดูก และรักษาสมดุลของกล้ามเนื้อและเนื้อเยื่อไขมัน
-
Thyroid-stimulating hormone (TSH). ไทรอยด์สติมูติงฮอร์โมน ทำหน้าที่ในการกระตุ้นต่อมไทรอยด์ให้สร้างฮอร์โมนหลักที่ควบคุมการเผาผลาญอาหาร การขาด TSH จะส่งผลให้ต่อมไทรอยด์ทำงานน้อยลง
-
Luteinizing hormone (LH) ในผู้หญิงลูติไนซิงฮอร์โมนจะสร้างฮอร์โมนเอสโตรเจน (estrogen)
-
Follicle-stimulating hormone (FSH) ฟอลลิเคิลสติมูเลติงฮอร์โมนทำงานร่วมกับ ลูติไนซิงฮอร์โมน (LH) โดย FSH จะช่วยกระตุ้นพัฒนาการของไข่และการตกไข่ในผู้หญิง
-
Adrenocorticotropic hormone (ACTH). อะดรีโนคอร์ติโคโทรฟิกฮอร์โมน จะกระตุ้นการทำงานของต่อมหมวกไตของคุณให้ผลิตฮอร์โมนคอร์ติซอลและฮอร์โมนอื่น ๆ โดยคอร์ติซอลช่วยลดความเครียดและมีอิทธิพลต่อการทำงานของร่างกายหลายอย่าง รวมถึงความดันโลหิต การทำงานของหัวใจ และระบบภูมิคุ้มกันด้วย หากต่อมใต้สมองได้รับความเสียหาย จะทำให้ปริมาณของฮอร์โมนจากต่อมหมวกไตอยู่ในระดับต่ำ เรียกว่า ภาวะต่อมหมวกไตบกพร่องแบบทุติยภูมิ
-
Prolactin ฮอร์โมนโพรแลคตินทำหน้าที่ควบคุมการพัฒนาการของหน้าอก และการผลิตน้ำนมในผู้หญิง
ปัจจัยเสี่ยง
ภาวะใดที่เพิ่มโอกาสต่อการเสียเลือดอย่างรุนแรง (ตกเลือด) หรือทำให้ความดันโลหิตต่ำลงอย่างมากในระหว่างการคลอดบุตร เช่น การตั้งครรภ์หลายครั้ง หรือมีปัญหาเกี่ยวกับรก จะเป็นการเพิ่มความเสี่ยงของโรค Sheehan’s syndrome
อย่างไรก็ตาม การตกเลือดเป็นภาวะแทรกซ้อนจากการคลอดบุตรที่เกิดขึ้นได้ยาก และเป็นเรื่องผิดปกติอย่างยิ่ง ซึ่งสามารถลดความความเสี่ยงทั้งสองอย่างลงได้ด้วยการทดสอบและดูแลที่เหมาะสมระหว่างการคลอด
ภาวะแทรกซ้อน
เนื่องจากฮอร์โมนจากต่อมใต้สมองทำหน้าที่ในการควบคุมกระบวนการเมทาบอลิซึมของร่างกาย เมื่อเกิดภาวะ Sheehan’s syndrome จึงทำให้เกิดปัญหาต่างๆ อย่างมากมาย ซึ่งรวมถึง
-
ภาวะวิกฤตต่อมหมวกไต เป็นภาวะที่ต่อมหมวกไตสร้างฮอร์โมนคอร์ติซอลได้น้อยเกินไป ซึ่งถือว่าเป็นภาวะที่ร้ายแรง
-
ความดันโลหิตต่ำ
-
น้ำหนักลด โดยที่ไม่ได้ตั้งใจจะลดน้ำหนัก
-
ประจำเดือนมาไม่ปกติ
วิกฤตต่อมหมวกไต: สถานการณ์ที่คุกคามต่อชีวิต
ภาวะแทรกซ้อนที่นับว่ามีความร้ายแรงที่สุด คือ ภาวะวิกฤตต่อมหมวกไต เป็นภาวะที่คุกคามต่อชีวิตอย่างเฉียบพลัน ซึ่งอาจนำไปสู่ภาวะความดันโลหิตต่ำมากจนช็อค อาการขั้นโคม่าและเสียชีวิตได้
ภาวะวิกฤตต่อมหมวกไตมักเกิดขึ้นเมื่อร่างกายอยู่ภายใต้สภาวะเครียดเช่น ในช่วงระหว่างการผ่าตัด หรือการเจ็บป่วยอย่างรุนแรง และต่อมหมวกไตสร้างฮอร์โมนแห่งความเครียด (คอร์ติซอล) น้อยเกินไป
เนื่องจากผลกระทบที่เกิดจากต่อมหมวกไตสร้างฮอร์โมนไม่เพียงพอมีความร้ายแรงมาก แพทย์จึงแนะนำให้ผู้ป่วยกำไลทางการแพทย์เพื่อแจ้งเตือน
การวินิจฉัยโรค
การวินิจฉัยโรค ทำได้ค่อนข้างยาก เนื่องจากอาการหลายอย่างที่ทับซ้อนกับพยาธิสภาพของโรคอื่น แพทย์จึงอาจทำการวินิจฉัยโดย
- รวบรวมประวัติทางการแพทย์อย่างละเอียด การอ้างถึงภาวะแทรกซ้อนในประวัติการคลอดบุตรที่เคยมีไม่ว่าจะผ่านมานานแค่ไหนก็ตามถือเป็นสิ่งสำคัญ นอกจากนี้ต้องไม่ลืมแจ้งให้แพทย์ทราบหากผลิตน้ำนมไม่ได้ หรือไม่มีประจำเดือนเลยภายหลังการคลอด สิ่งเหล่านี้ถือเป็นสัญญาณสำคัญ 2 ประการของโรค Sheehan’s syndrome
- ทำการตรวจเลือด การตรวจเลือดจะเป็นการตรวจระดับฮอร์โมนต่อมใต้สมองได้
- ขอตรวจการกระตุ้นฮอร์โมนต่อมใต้สมอง ผู้ป่วยอาจต้องทดสอบการกระตุ้นของฮอร์โมนต่อมใต้สมอง ซึ่งทำโดยการฉีดฮอร์โมนและทำการตรวจเลือดซ้ำ ๆ เพื่อติดตามการตอบสนองของต่อมใต้สมอง โดยทั่วไปแล้วการทดสอบนี้จะทำหลังจากที่ปรึกษาแพทย์ผู้เชี่ยวชาญด้านความผิดปกติของฮอร์โมน (แพทย์ต่อมไร้ท่อ)
- ขอตรวจแบบ imaging tests. คือทำการทดสอบด้วยภาพในสมอง เช่น การสแกน MRI หรือ CT scan เพื่อตรวจสอบขนาดของต่อมใต้สมอง และหาสาเหตุอื่น ๆ ที่เป็นไปได้สำหรับอาการป่วยที่กำลังเป็น เช่นเนื้องอกที่ต่อมใต้สมอง เป็นต้น
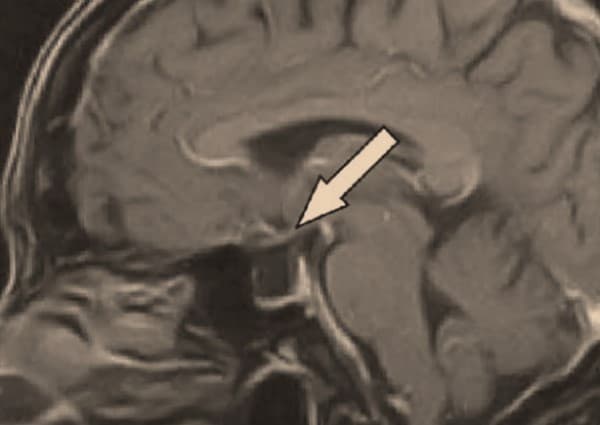
การรักษา
การรักษา Sheehan’s syndrome ทำโดยการรับฮอร์โมนทดแทนฮอร์โมนที่ขาดไปจนตลอดชีวิต โดยแพทย์อาจแนะนำให้ใช้ฮอร์โมนทดแทน ดังต่อไปนี้
-
กลุ่ม Corticosteroids ให้ Hydrocortisone (Cortef) หรือ prednisone (Rayos) ทดแทนที่ฮอร์โมนที่ต่อมหมวกไตสร้างไม่ได้ เนื่องจากการขาดฮอร์โมน adrenocorticotropic (ACTH)
หากผู้ป่วยมีอาการรุนแรง หรือมีร่างกายมีความเครียดมาก จะต้องปรับยาในช่วงเวลาเหล่านี้เนื่องจากร่างกายของผู้ป่วยมักจะสร้างคอร์ติซอลซึ่งเป็นฮอร์โมนแห่งความเครียดออกมามาก อาจมีความจำเป็นต้องปรับขนาดยาชนิดเดียวกันเมื่อเป็นไข้หวัด ท้องเสีย อาเจียน มีการผ่าตัด หรือทำฟัน
อาจมีความจำเป็นต้องปรับขนาดยาในระหว่างตั้งครรภ์ หรือเมื่อน้ำหนักตัวเพิ่มมากขึ้น หรือน้ำหนักตัวลดลงอย่างเห็นได้ชัด การรับประทานในปริมาณที่เหมาะสมจะสามารถช่วยหลีกเลี่ยงผลข้างเคียงที่เกี่ยวข้องกับการได้รับคอร์ติโคสเตียรอยด์ในปริมาณสูง -
กลุ่ม Levothyroxine (Levoxyl, Synthroid, others) ยานี้ช่วยเพิ่มระดับไทรอยด์ฮอร์โมนที่ขาด ซึ่งเกิดจากการสร้าง ฮอร์โมน thyroid-stimulating hormone (TSH) น้อยหรือสร้างไม่ได้ หากคุณเปลี่ยนยี่ห้อของยาต้องแจ้งให้แพทย์ทราบเพื่อให้แน่ใจว่าคุณยังคงได้รับยาในปริมาณที่เหมาะสม นอกจากนี้อย่าปรับปริมาณหรือหยุดกินยาเพราะรู้สึกว่าอาการดีขึ้นแล้วเพราะสัญญานและอาการของโรคจะค่อยๆ กลับมาปรากฏให้เห็นอีก
-
กลุ่ม Estrogen ซึ่งรวมถึงการรับฮอร์โมนเอสโตรเจนเพียงอย่างเดียว หากมีการผ่าตัดเอามดลูกออกไป หรือการรับฮอร์โมนเอสโตรเจนร่วมกับฮอร์โมนโปรเจสเตอโรนหากยังมีมดลูกอยู่
การใช้ฮอร์โมนเอสโตรเจนมีส่วนทำให้เพิ่มความเสี่ยงของการเกิดลิ่มเลือดและโรคหลอดเลือดสมองในผู้หญิงที่ยังคงสร้างฮอร์โมนเอสโตรเจนของตัวเองเพิ่มขึ้น ความเสี่ยงควรจะน้อยลงในผู้หญิงที่ได้รับฮอร์โมนทดแทนเอสโตรเจนที่ขาดหายไป
การเตรียมให้ Luteinizing Hormone (LH) และfollicle-stimulating (FSH) หรือที่เรียกว่า gonadotropins อาจทำให้มีการตั้งครรภ์ในอนาคตได้ สามารับฮอร์โมนนี้โดยการฉีดเพื่อกระตุ้นการตกไข่
เมื่อมีอายุเกิน 50 ปี ซึ่งเป็นช่วงวัยหมดประจำเดือนตามธรรมชาติ ให้ปรึกษาแพทย์เกี่ยวกับความเสี่ยงและประโยชน์ของการรับฮอร์โมนเอสโตรเจน หรือเอสโตรเจนร่วมกับฮอร์โมนโปรเจสเตอโรนอย่างต่อเนื่อง -
Growth hormone โกรทฮอร์โมนอาจทำให้อัตราส่วนของกล้ามเนื้อต่อไขมันดีขึ้น รักษามวลกระดูก และลดระดับคอเลสเตอรอล โกรทฮอร์โมนมีราคาแพงและ อาจมีผลข้างเคียงต่างๆ รวมถึงปัญหาเรื่องความตึงของข้อต่อและการกักเก็บของเหลว
แพทย์ผู้เชี่ยวชาญด้านต่อมไร้ท่อมักจะตรวจเลือดของผู้ป่วยเป็นประจำเพื่อให้แน่ใจว่าได้รับฮอร์โมนในปริมาณที่เพียงพอ แต่ไม่มากเกินไป
การเตรียมการเพื่อนัดหมายกับแพทย์
หากแพทย์ สงสัยว่าผู้ป่วยมีอาการของ Sheehan’s syndrome อาจส่งต่อผู้ป่วยไปหาหมอผู้เชี่ยวชาญด้านความผิดปกติของฮอร์โมน (แพทย์ต่อมไร้ท่อ)
ข้อมูลที่จะต้องเตรียมให้พร้อมสำหรับการนัดหมาย คือ
สิ่งที่ต้องทำ
เมื่อได้ตารางนัดหมายแล้ว สิ่งที่ต้องทำล่วงหน้า เช่น งดอาหาร ก่อนที่จะได้รับการตรวจ ดังนี้
-
อาการของคนไข้ แม้ว่าจะในเบื้องต้นพวกเขาดูเหมือนจะไม่มีอาการที่เกี่ยวข้องเลย
-
ประวัติการเจ็บป่วยที่สำคัญของคนไข้ ข้อมูลส่วนบุคคลที่สำคัญ รวมถึงการผ่าตัดครั้งล่าสุดและความเครียดอื่นๆ ที่สำคัญ รวมทั้งประวัติทางการแพทย์ของคนในครอบครัวของคนไข้ด้วย
-
ยา วิตามิน หรืออาหารเสริมอื่น ๆ ทั้งหมดที่คนไข้กิน รวมทั้งปริมาณที่ใช้ด้วย
-
คำถามอื่นๆ ที่แพทย์จะเป็นคนถาม or
ให้นำเวชระเบียนของการตั้งครรภ์ครั้งก่อนโดยเฉพาะอย่างยิ่งเกี่ยวกับการเจ็บครรภ์และการคลอดไปด้วย และถ้าเป็นไปได้ให้พาสมาชิกในครอบครัว หรือเพื่อนไปด้วยเพื่อช่วยจดจำประวัติการรักษาของคนไข้
คำถามพื้นฐานที่แพทย์มักจะใช้ถามผู้ป่วย Sheehan’s syndrome ได้แก่
-
อะไรคือสาเหตุที่มีความเป็นไปได้มากที่สุดของอาการนี้?
-
ต้องทำการทดสอบ(ตรวจ)อะไรบ้าง?
-
จะมีภาวะ Sheehan’s syndrome เกิดขึ้นเพียงชั่วคราว หรือตลอดไป?
-
ฉันจะยังสามารถมีบุตรได้อีกหรือไม่?
-
มีวิธีรักษาอย่างไรบ้าง และมีขออะไรแนะนำบ้าง?
-
ฉันมีพยาธิสภาพอื่น ๆ ด้วย ฉันจะทำการรักษาร่วมกันให้ดีที่สุดได้อย่างไรI?
-
ฉันต้องจำกัดอาหาร หรืองดเว้นกิจกรรมต่างๆ หรือไม่?
-
มี โบรชัวร์ แผ่นพับหรือสื่อสิ่งพิมพ์อื่น ๆ ที่ฉันสามารถศึกษาเพิ่มเติมได้หรือไม่?
อย่าลังเลที่จะถาม หากคุณมีข้อสงสัยอื่น ๆ
ความคาดหมายจากแพทย์
แพทย์มักจะถามคนไข้ด้วยคำถามดังต่อไปนี้
-
เสียเลือดมากหลังจากการคลอดบุตรหรือไม่?
-
มีภาวะแทรกซ้อนระหว่างการคลอดบุตรหรือไม่?
-
มีอาการของโรคเกิดขึ้นตลอดเวลาหรือเป็นแล้วหาย?
-
มีอาการรุนแรงแค่ไหน?
-
มีอะไรที่ช่วยทำให้อาการทุเลาลงบ้างไหม?
-
อะไรคือสิ่งที่เหมือนจะทำให้อาการของโรคทวีความรุนแรงขึ้น?
นี่คือแหล่งที่มาของบทความของเรา
-
https://www.mayoclinic.org/diseases-conditions/sheehans-syndrome/symptoms-causes/syc-20351847
-
https://www.nchmd.org/education/mayo-health-library/details/CON-20164029
ผู้เชี่ยวชาญอิสระด้านสุขภาพ ผู้เชี่ยวชาญในด้านสมุนไพรไทยเป็นพิเศษ โดยปัจจุบันเป็นผู้เขียนหลักของ Club of Thai Health มีงานอดิเรก คือการปลูกสมุนไพรไทย และเพาะพันธุ์พืชหายาก